消化器・一般外科について
専門医資格をもった経験豊かな外科医が診療します (スタッフ紹介はこちら)
日本外科学会・日本消化器外科学会の専門医/指導医、日本内視鏡外科学会技術認定医の資格を持つスタッフが中心となり、One Teamで診療にあっております。 東京科学大学外科の専門医研修プログラムに協力し若い外科医たちへの指導・育成も行っています。
対応している領域
- 〇消化器癌診療
- 〇腹部救急診療
- 〇各種ヘルニア疾患診療
消化器癌診療
当科では、胃癌・大腸癌を中心に診療を行っています。 手術では、早期癌から進行癌まで、患者さんの状態に応じて適切な術式を選択し、 多くの症例で腹腔鏡手術(低侵襲手術)を行っています。
手術後の再発を防ぐ治療や進行癌に対する薬物療法についても、 ガイドラインに基づいた標準治療を提供しています。
また、ご高齢の患者さんに対しても、年齢だけで判断せず、 全身状態や生活背景を踏まえた無理のない治療を行っています。
さらに、2025年8月から結腸癌に対しロボット支援手術も導入しており、 より精密で安全性の高い手術が可能です。
肝胆膵領域癌は症例数は多くありませんが、安全で確実な治療を行っております。必要に応じて東京科学大学肝胆膵外科の専門スタッフの協力のもと当院で低侵襲手術を行うことも可能です。 食道癌に関しては当院で手術希望される患者様には、東京科学大学食道外科、埼玉大学総合医療センター食道外科の専門スタッフの協力のもと低侵襲手術を行っております。
腹部救急診療
急性虫垂炎は手術治療と保存的治療を、状況に応じて適切に判断し患者様の要望も十分に考慮して治療にあたっています。手術治療が選択される場合には基本的に全例腹腔鏡手術にて対応しております。
急性胆嚢炎はTokyo Guideline 2018(TG18 )に沿ってできるだけ速やかに腹腔鏡下胆嚢摘出術(Lap-C)を行っております。安全で確実な手技を心掛けております。
上部・下部消化管穿孔(消化管に穴があく状態)は、早急な対応が必要な重篤な疾患です。 当科では、休日・夜間を含めたオンコール体制を整え、迅速な対応を行っています。 上部消化管穿孔の中でも多い十二指腸潰瘍穿孔に対しては、 可能な場合には腹腔鏡手術で対応し、体への負担を軽減するとともに、 術後の早期回復・社会復帰を目指しています。
一方、下部消化管穿孔は重篤化しやすい疾患ですが、 その中でも比較的多いS状結腸穿孔に対しては、 人工肛門が必要となる場合でも、可能な限り一時的な人工肛門で済むよう工夫し、 患者さんの生活への影響を最小限に抑える治療を心がけています。
絞扼性腸閉塞(腸の血流が障害される状態)も緊急性の高い疾患です。 CT検査などの画像診断をもとに迅速に判断し、 内ヘルニアなどが疑われる場合には腹腔鏡手術を行うなど、 患者さんの負担を軽減した治療を行っています。
ヘルニア診療 (ヘルニアセンターについてはこちら)
当院では1988年よりヘルニアセンターを設立し、 鼠径(そけい)ヘルニアを中心に長年にわたり診療を行ってきました。 豊富な経験をもとに、患者さん一人ひとりに適した治療を提供しています。
2026年6月よりロボット支援下腹腔鏡下ヘルニア修復術が保険収載され、 今まで自費診療で行ってきた手術を保険診療で提供できるようになります。ご相談ください。
玉川病院消化器・一般外科の特色

当院は東京都世田谷区で最初に手術支援ロボット (da Vinci X surgical system)を導入した施設です。
進化する外科治療:より体に優しく、より安全に
手術方法の選択肢:開腹手術と低侵襲手術
従来から行われている「開腹手術」と、現在主流の「腹腔鏡手術」には、それぞれ次のような特徴があります。 (当科では消化管の手術は、多くの場合「腹腔鏡手術」で行っております。)
| 開腹手術 | 腹腔鏡手術 | |
|---|---|---|
| メリット |
|
|
| デメリット |
|
|
さらなる進化:ロボット支援手術
腹腔鏡手術の利点をさらに高める最先端技術が、 「ロボット支援手術」です。 手術支援ロボットを用いることで、執刀医は高精細な3D画像を見ながら、手ブレ補正機能のある精密な器具を操作し、 より正確で安全性の高い手術を行うことが可能になります。
当科では、 2024年3月より鼠径ヘルニアに対するロボット支援手術を開始し、 2025年8月からは結腸癌に対するロボット支援手術も導入、 施設基準を満たし正式に実施しております。
また、当科には 日本内視鏡外科学会 技術認定医であり、 手術支援ロボット(da Vinci X)を操作できる認定医(Console Surgeon)が3名在籍しており、 専門性の高い体制で手術を行っています。
今後は、直腸癌や胃癌に対するロボット支援手術についても、 実施に向けた体制整備を進めてまいります。
腹壁ヘルニア(腹壁瘢痕ヘルニア、臍ヘルニア、白線ヘルニア)に対する新しい治療方法
eTEP(Enhanced-view Totally Extraperitoneal)
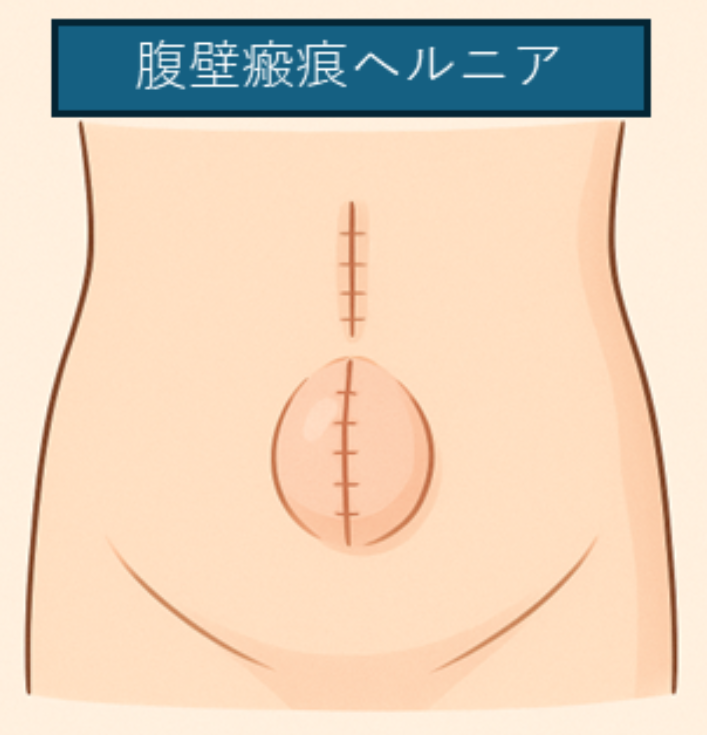
過去の手術の傷あとが弱くなることで、 お腹の筋肉にすき間ができ、腸などの臓器が皮膚の下に出てきてしまう病気です。 これを「腹壁ヘルニア」といいます。
多くは手術後に起こりますが、 手術歴がない場合でも、 おへそ(臍)やお腹の中央(白線)に穴ができ、同様の状態になることがあります。
これまでの治療では、 過去の手術の傷を再度切開して修復する方法や、 腹腔鏡でお腹の内側からメッシュを当てる方法(IPOM法)が行われてきました。
これらの方法では、
・術後の痛み
・お腹の中にメッシュを留置することによる影響
といった点が課題となる場合がありました。
当科では、こうした課題に対応する新しい治療として、 eTEP(腹腔外で行う低侵襲手術)を導入しています。
この手術では、お腹の筋肉の層の間にスペースを作り、 お腹の中に入らず(腹腔外で)、内視鏡を用いてヘルニアを修復します。
これにより、
・体への負担が少ない
・痛みの軽減
・より確実な腹壁の補強
が期待できます。
「以前は小さな傷だったのに、時間が経ってからふくらんできた」など、 気になる症状がある場合は、お気軽にご相談ください。
混合型巨大食道裂孔ヘルニア(Upside down stomach)に対する腹腔鏡下食道裂孔ヘルニア修復術
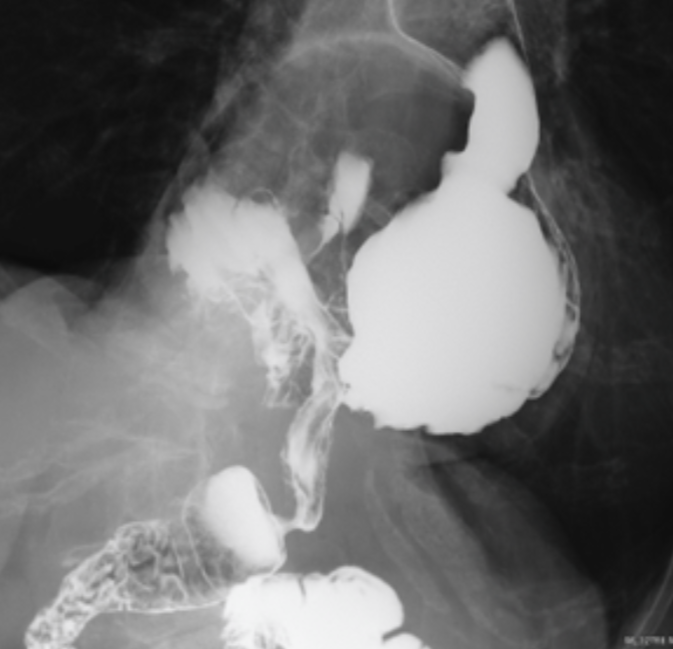
食道裂孔ヘルニアは、 胃の一部が横隔膜を越えて胸の中に入り込んでしまう病気です。 大きく分けて、 Ⅰ型(滑脱型)と、Ⅱ・Ⅲ・Ⅳ型(傍食道型・混合型など)に分類されます。 Ⅰ型は比較的よく見られるタイプで、 多くの場合は薬でコントロール可能であり、手術の対象とならないことが一般的です。
一方で、Ⅱ・Ⅲ・Ⅳ型では、 胃などの臓器が胸の中(心臓の後ろ、肺の間)に入り込むことで、 息切れ、胸の痛みや圧迫感、突然の嘔吐などの症状が現れることがあります。 特に、胃の大部分が胸の中に入り込み、 逆さまのような状態になるものを「Upside down stomach」と呼び、 手術による治療を検討することが望ましい状態です。
これまでこのような巨大なヘルニアはまれとされてきましたが、 高齢化に伴い、患者さんは増加傾向にあります。 2019年以降毎年2~3名の方が手術を受けられており、平均年齢は80歳を超えております。
また、症状がゆっくり進行するため、 「息切れは歳のせいか?」と気づかない方もおられます。 かかりつけの先生方の中にも、 「高齢なので仕方ないかな」と考えられることがあるかもしれません。
UDSに対する手術は難易度が高いと考えられてきましたが、 腹腔鏡手術の技術進歩に伴い、安全で確実な治療が可能となってきています。 当科におけるデータでは、手術によって呼吸機能(肺活量)が10%以上増加し、 ADL(生活の質)の改善にも役立つことが確認されております。
「もしかして」と心当たりの方がおられましたら、 かかりつけの先生とご相談の上、受診してください。
